「入院対応の負担をどう減らすか?」——看護師不足の中で入院受け入れを止めずに回す病棟オペレーションの成功パターン
「あと一人、看護師がいれば……」
日本の医療現場は今、慢性的な看護師不足という構造的な危機に瀕しています。しかし、病床稼働率を維持して収益を確保するために「入院受け入れ」を止めるわけにはいきません。現場は疲弊し、離職。採用が進まない一方で、それでも新規患者はやってくる。このジレンマは、精神論やスタッフの自己犠牲での解決が限界に来ていることを示しています。
特に「入院対応」は、病棟業務における最大のボトルネックです。受け入れ決定・処置・アセスメント・膨大な書類作成・オリエンテーション・多職種連携……。これらが特定の時間帯に集中することで、現場の業務フローは一気に寸断されます。
本稿では、限られた人的資源の中でいかにして質の高い入院対応を維持するか、そのための「病棟オペレーションの成功パターン」を専門的な分析に基づき解説します。鍵となるのは、業務の見えないコストの排除と、それを実現するコミュニケーションのDXです。
- 現場の疲弊に悩む看護部長・副看護部長
- やれることをやるしかない、でもこれ以上現場に負荷をかけられないと葛藤している方。
- 「人探し」と「PHS対応」に時間を奪われている病棟師長・主任
- リーダー業務の半分以上が調整や連絡に費やされ、スタッフ指導や患者ケアに時間が割けないと感じている方。
- 看護師の離職防止と業務効率化がメイン課題の看護管理者
- 精神論を排除した具体的な「仕組み」や「ツール」を探している方。
なぜ、たった2名の入院で現場は「崩壊」するのか
まずは現状の分析から始めましょう。
ある病棟の16時。入院の患者さんが2名同時にしました。一人は点滴加療が必要、もう一人は認知機能の低下が見られ、家族への詳細な説明が必要です。
この時、リーダーの脳内では何が起きているでしょうか。
「Aさんのルート確保を誰に頼もうか(部屋持ちもフリーも今、保清に入っている)」
「Bさんの家族説明、私がやるしかないか(でも医師からの指示受けがまだだ)」
「事務からの電話だ、また書類の不備か……」


レポートによると、入院対応時には業務が同時多発的に発生し、業務量が急増します。
特に点滴、指導、回診などが重なると、わずか2名の入院でも業務遂行が困難になり、3名重なれば現場は混乱状態に陥ります[1]。
この状況下で看護師は「時間に追われる」感覚に陥り、患者一人ひとりにかける時間を物理的に短縮せざるを得なくなります。挨拶やバイタル測定は済ませても、患者の不安に耳を傾ける「傾聴」や、丁寧なオリエンテーションは後回しにされがちです。これが「看護の質の低下」を招き、看護師自身に「良い看護ができていない」という罪悪感(モラルディストレス)を与え、離職の遠因となってしまうのです。
「間接看護」に潜む32分のムダと2800メートルの徒労
ここで注目すべきは、看護師が実際に何に時間を使っているかという定量的なデータです。
看護師の業務は、ケアを行う「直接看護」と、準備・記録・移動などの「間接看護」に分けられます。入院対応の負担感が強いのは、実はこの「間接看護」の比率が極めて高いためです。

ある調査によると、日勤帯のリーダー看護師が、指示出しや状況確認のために「スタッフを探す」回数は、1日平均で28回に上ります。
病棟1周を100メートル、歩行速度を考慮して計算すると、リーダーは1日の業務時間のうち「スタッフを探して歩く」ためだけに約32分を費やし、2800メートルもの距離を移動していることになります。
これは本来、ケアや記録に使えたはずの貴重な時間です。入院対応で忙殺されている時、この「30分」と「体力を使う移動」がなければ早く帰れたというシーンも思い当たるのではないでしょうか。
さらに、スタッフを探して移動する間は思考が中断され、ナースコールや電話対応で業務は細切れになります。これが集中力を低下させ、インシデントのリスクを高める要因にもなっています。
つまり、入院対応の負担を減らすための核心は、「看護師を増やすこと」ではなく、この「移動と探索のコスト」を限りなくゼロに近づけることにあるのです。
成功パターン①: インカムによるコミュニケーション
コミュニケーションを効率化する方法として、「インカム」があります。これは前述した「1日2800メートルの移動ムダ」を解消する施策です。
従来のPHSやナースコールでは、「呼び出しても誰が出るかわからない」「通話中は他のことができない」「誰がどこにいるかわからないから探しに行く」という非効率が発生していました。
インカムは遠隔でつながるシステム「探す・歩く・待つ」時間を物理的に消滅させることができます。このシステムによりスタッフ探索にかかる時間はほぼゼロになり、その分が患者ケアやスタッフの休憩時間に還元することも可能になります。
成功パターン②:タスク・シフティングによる「専門性」の確保
看護師が行っている業務のうち、環境整備・患者搬送・物品補充・書類整理などは、必ずしも看護師免許を必要としません。これらを看護助手(ナースエイド)や病棟クラークへ移譲します。
「忙しい時に頼むのは申し訳ない」という気持ちの垣根を越えるには、業務分担をルール化することが重要です。判断基準は、入院時の高度な判断や、急変リスクのある患者への対応といった「看護師にしかできない業務」が何かを定義していくこと。これが決まると、看護師は看護師にしかできない業務に集中できるようになります。これは単なる業務効率化だけでなく、看護師としての専門性を発揮できる環境作りにも繋がり、モチベーション維持にもつながります。
タスクシフトに成功した浅ノ川総合病院の一例はこちら

成功パターン③: DXによる「事務作業」の消滅
入院プロセスにおける「事務的負荷」の削減です。
入院対応は、患者が記入した(ときには患者に聞きながら殆どの内容を看護師が記入した)紙の問診票を見ながら、看護師が電子カルテに情報を転記するという作業が常態化しています。これは典型的な「付加価値のない時間」です。
昨今、問診システムを活用した効率化が話題です。患者はタブレットやスマートフォンで問診に回答し、そのデータが自動的に電子カルテの下書きとして生成されます。
この導入により、看護師の転記作業を激減することができます。ある事例では、入院受付時の記録時間が一人あたり40分短縮されました。浮いた時間は、患者のケアなど臨床的アセスメントの時間に充て、かつ残業することなく帰ることにもつながります。
また、入院オリエンテーションを動画化し、タブレットで視聴してもらう形式(非同期化)にすることで、説明の質を均一化しつつ、看護師の拘束時間を大幅に削減することも有効な戦略です。
そして、そのどちらもを叶えることができるのが、メディカルギークの「scree」です。
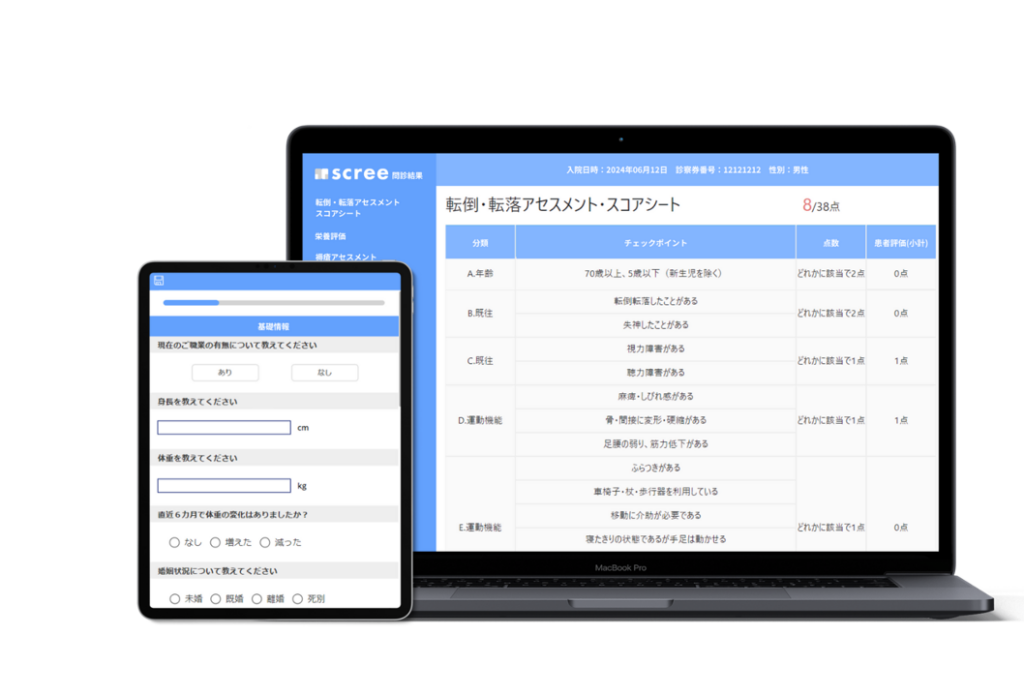
screeは病院ごとに完全オーダーメイド。帳票の内容を看護師チームが知見を活かして精査し、効率的に問診が取れるようアプリにします。アプリで答えていただいた内容はワンクリックで電子カルテに連携。記録業務が最大1/3まで減らすことが可能です。
また、スクオリは病院ごとにカスタマイズされた動画を看護師チームが作成。オーダーメイドだから内容も希望を最大限反映できます。
screeはこちら

看護師不足時代の「持続可能な病棟」へ
看護師不足は今後も続く長期的な課題です。採用活動を強化することはもちろん重要ですが、それ以上に重要なのは「今いるスタッフが、疲弊せずに専門性を発揮できる環境」を作ることです。
- インカムで「探す・歩く」移動コストをゼロにする。
- タスク・シフティングで「雑務」を手放す。
- 「scree」で「書く・転記する」時間をなくす。
この3つの戦略を組み合わせることで、疲弊を避けながら持続可能なケアを提供し続けることが可能になります。
特に、screeで削減した時間で看護師は患者さんのケアに集中ができます。それこそが、私たちが目指すべき本来の看護の姿ではないでしょうか。
病院経営の生命線である入院受け入れを守り、同時に現場の看護師を守るために。病棟の構造改革を始めてみませんか。
【参考・引用文献】




